Face à des gencives qui saignent ou qui se rétractent, vous craignez peut-être pour la stabilité de votre sourire. Cet article détaille chaque étape de la parodontite symptôme traitement et prévention pour vous aider à stopper l’infection avant la perte osseuse. Vous découvrirez comment des soins professionnels adaptés et une hygiène rigoureuse permettent de protéger durablement votre ancrage dentaire.
- Mécanisme de la parodontite : de la gingivite à la perte osseuse
- Reconnaître les symptômes de la maladie parodontale
- Quels traitements pour soigner une parodontite installée ?
- 4 piliers pour prévenir le déchaussement des dents
Mécanisme de la parodontite : de la gingivite à la perte osseuse
Derrière un simple saignement de gencive lors du brossage se cache parfois un processus destructeur bien plus profond qu’une simple irritation passagère.
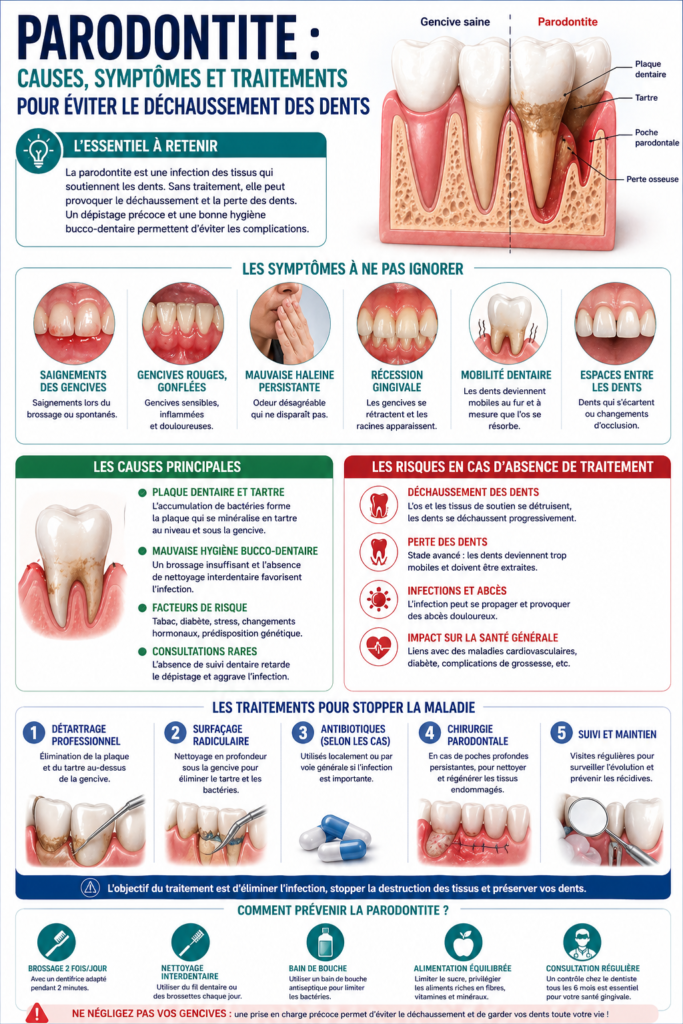
La parodontite est une maladie inflammatoire grave des tissus parodontaux (gencives et os alvéolaire). Elle constitue aujourd’hui la principale cause de perte de dents.
Le passage de l’inflammation superficielle à la destruction profonde
La gingivite est une inflammation réversible touchant 80 % des adultes. Elle se distingue de la parodontite par sa localisation superficielle. Consultez les recommandations de l’ANAES pour plus de détails.
Le tartre s’accumule sous la gencive, créant des poches parodontales. Ces espaces profonds permettent aux bactéries de proliférer. Elles deviennent alors inaccessibles au brossage classique.
Ce stade entraîne la rupture des fibres d’attache. La dent perd progressivement son ancrage solide dans l’os.
Le rôle des bactéries et de la réaction immunitaire
Les bactéries anaérobies colonisent ces poches sombres. Ce ne sont pas elles qui dévorent l’os directement. Elles rejettent des toxines agressives dans votre milieu buccal.
L’organisme réagit par une inflammation chronique défensive. Cette réponse immunitaire finit par détruire, par erreur, les tissus sains. L’os alvéolaire environnant se résorbe alors irrémédiablement.
Certains virus, comme l’Epstein-Barr, aggravent considérablement ces lésions. Vous trouverez les détails dans cette recherche européenne sur l’EBV. Cette synergie virale-bactérienne accélère la dégradation épithéliale.
Reconnaître les symptômes de la maladie parodontale
Si le processus est interne, certains signaux extérieurs doivent pourtant vous mettre la puce à l’oreille avant qu’il ne soit trop tard.
Signes d’alerte : saignements, gonflements et halitose
Vos gencives paraissent rouges ou gonflées ? Le saignement au brossage ou en mangeant est le premier signe d’alerte à ne jamais ignorer.
La mauvaise haleine persistante (halitose) est aussi révélatrice. Elle provient des gaz soufrés produits par les bactéries nichées dans les poches infectées.
L’inflammation peut irriter toute la muqueuse. Informez-vous sur les causes des maux de bouche pour différencier ces symptômes.
Mobilité dentaire et rétractation visible des gencives
La récession gingivale allonge visuellement vos dents car la racine se déshabille. C’est le signe d’une perte osseuse déjà entamée sous la gencive.
Une sensation de dents qui bougent lors de la mastication indique un support parodontal gravement affaibli. Ce flottement nécessite une consultation rapide.
« La mobilité dentaire est souvent le stade ultime avant l’extraction, signe que l’os ne joue plus son rôle de pilier. »
Une pathologie silencieuse souvent sans douleur immédiate
Le manque de douleur est un piège. Contrairement à une carie, la parodontite peut progresser durant des années sans faire souffrir.
La douleur n’apparaît qu’en cas d’abcès parodontal aigu. Il ne faut donc pas attendre d’avoir mal pour consulter un spécialiste compétent.
La parodontite progresse souvent sans douleur immédiate. N’attendez pas de souffrir pour consulter un professionnel de santé.
Quels traitements pour soigner une parodontite installée ?
Une fois le diagnostic posé par un sondage et des radios, l’objectif est de stopper l’infection pour sauver ce qui peut l’être.
Le surfaçage radiculaire pour assainir les poches
Le surfaçage, ou curetage, est un nettoyage en profondeur sous la gencive. Il permet de retirer le tartre incrusté sur les racines dentaires. Pour cela, nous utilisons généralement des ultrasons performants.
Ce soin permet à la gencive de « recoller » sainement à la dent. En fait, c’est la base indispensable de tout traitement parodontal réussi. Sans cette étape, l’infection progresse inévitablement.
Options chirurgicales et régénération pour les stades avancés
La chirurgie à lambeau est parfois nécessaire. Le dentiste soulève délicatement la gencive pour nettoyer les zones inaccessibles. Cela permet de traiter efficacement les lésions osseuses les plus profondes.
Nous pouvons aussi envisager des greffes. Il est possible de reconstruire l’os ou la gencive perdus avec des matériaux de régénération. C’est une technologie de pointe très utile.
L’usage ciblé des antibiotiques en complément mécanique
Les antibiotiques ne remplacent jamais le nettoyage mécanique. Ils sont utiles uniquement en complément pour les formes agressives ou très infectées. Leur usage doit rester prudent et ciblé.
Selon la situation, nous utilisons la doxycycline (gel ou pilules), la chlorhexidine (pastilles) ou la minocycline (microspheres).
Des gels locaux peuvent être insérés directement dans les poches. Consultez nos soins dentaires spécialisés pour plus de détails sur ces protocoles. Votre rigueur quotidienne reste le facteur clé.
4 piliers pour prévenir le déchaussement des dents
Le traitement ne sert à rien sans une discipline de fer au quotidien pour éviter que les bactéries ne reviennent s’installer.
Maîtriser l’usage des brossettes interdentaires au quotidien
Une brosse classique rate 40% de la surface dentaire. Les espaces interdentaires sont les nids principaux de la parodontite. Sans nettoyage ciblé, la plaque s’y accumule inévitablement.
- Choisir le bon diamètre.
- Passer sans forcer quotidiennement.
- Rincer après usage.
- Changer la brossette chaque semaine.
C’est la clé pour renforcer l’émail naturellement et durablement.
Impact du tabac et du stress sur la cicatrisation gingivale
Le tabac multiplie le risque par sept. La nicotine resserre les vaisseaux, masquant les saignements et empêchant une guérison efficace de vos tissus gingivaux.
Le stress chronique affaiblit vos défenses immunitaires. Cela laisse le champ libre aux bactéries pathogènes pour attaquer vos gencives sans résistance naturelle.
| Facteur | Impact | Action |
|---|---|---|
| Tabac | Moins de sang | Arrêt total |
| Stress | Immunité basse | Relaxation |
| Diabète | Inflammation | Contrôle |
| Hygiène | Tartre | Brossage |
Fréquence du suivi professionnel et maintenance parodontale
La maintenance est capitale. Après un traitement, une visite tous les 3 à 6 mois sécurise les résultats et prévient toute récidive bactérienne.
Le détartrage professionnel reste indispensable. Seul le dentiste peut éliminer le tartre durci que votre brosse ne peut plus atteindre sous la gencive.
Brossez deux fois par jour, utilisez des brossettes et consultez tous les 6 mois.
Pour stopper l’évolution de la parodontite, un diagnostic précoce des symptômes et un surfaçage radiculaire sont indispensables. Adoptez dès aujourd’hui une hygiène interdentaire rigoureuse et planifiez vos séances de maintenance pour stabiliser votre santé bucco-dentaire. Agissez maintenant pour préserver durablement votre sourire et l’ancrage de vos dents.

FAQ – Mes précisions de chirurgien dentiste
Quelles sont les différences majeures entre une gingivite et une parodontite ?
La gingivite est une inflammation superficielle et réversible de la gencive, touchant environ 80 % des adultes. Si elle n’est pas traitée, elle peut évoluer en parodontite, une pathologie plus grave qui détruit de manière irréversible les tissus de soutien de la dent, notamment l’os alvéolaire et le ligament parodontal.
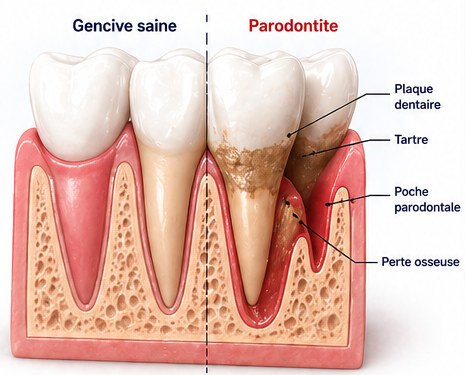
Alors que la gingivite se manifeste par des rougeurs et des saignements, la parodontite entraîne la formation de poches bactériennes profondes et, à terme, le déchaussement ou la perte des dents.
Quels sont les signaux d’alerte permettant d’identifier une maladie parodontale ?
Les premiers signes incluent des gencives rouges, gonflées et qui saignent lors du brossage ou de la mastication. Une mauvaise haleine persistante (halitose), causée par les bactéries nichées dans les poches infectées, est également un symptôme fréquent.
À un stade plus avancé, on observe une récession gingivale donnant l’impression que les dents s’allongent, ainsi qu’une mobilité dentaire. Il est crucial de noter que cette maladie est souvent indolore jusqu’à l’apparition d’un abcès aigu, ce qui rend les contrôles réguliers indispensables.
En quoi consiste le traitement de surfaçage radiculaire et comment se déroule-t-il ?
Le surfaçage radiculaire est un nettoyage en profondeur réalisé sous anesthésie locale pour éliminer le tartre et les bactéries situés sous la gencive, sur les racines des dents. Ce soin permet d’assainir les poches parodontales et favorise la réadhésion de la gencive sur la dent.
En règle générale, ce traitement nécessite deux à quatre séances de 45 à 90 minutes, espacées de une à deux semaines. Une phase de réévaluation est ensuite prévue 6 à 8 semaines après la fin des soins pour vérifier la cicatrisation des tissus.
Quels facteurs peuvent ralentir la guérison de mes gencives après les soins ?
Le tabagisme est le facteur de risque principal, car la nicotine réduit la vascularisation des tissus, masque les saignements et freine considérablement la cicatrisation. Le stress chronique affaiblit également les défenses immunitaires, laissant le champ libre aux bactéries.
D’autres éléments comme un diabète mal équilibré, une hygiène bucco-dentaire insuffisante après le traitement ou la sévérité initiale de la maladie influencent la rapidité de la régénération tissulaire. Une hygiène rigoureuse est donc la clé du succès thérapeutique.
Pourquoi un suivi de maintenance est-il nécessaire après le traitement initial ?
La parodontite étant une maladie chronique, la phase de maintenance est essentielle et dure toute la vie. Elle vise à stabiliser les résultats et à prévenir les récidives en éliminant les dépôts bactériens dans les zones inaccessibles au brossage domestique.
La fréquence des visites est adaptée à chaque patient, variant généralement de 3 à 6 mois. Ces séances de 30 à 45 minutes permettent au praticien de surveiller l’état des gencives et de maintenir une désinfection optimale du parodonte.
Comment utiliser efficacement les brossettes interdentaires pour prévenir le déchaussement ?
Le brossage classique ne nettoie que 60 % de la surface dentaire. L’usage quotidien de brossettes est indispensable pour éliminer la plaque dans les espaces interdentaires, véritables nids à bactéries. Il convient de choisir un diamètre adapté à chaque espace et de passer la brossette sans forcer.
Pour une efficacité maximale, il est recommandé de les utiliser une fois par jour, de les rincer après chaque passage et de les remplacer chaque semaine. Ce geste simple est l’un des piliers majeurs pour stopper l’évolution de la maladie parodontale.